人工呼吸器の種類と使い分け:~IPPV・NPPVの違いとは~
記事執筆:

- 目次
~2026年4月20日まで
2026年5月8日~5月24日
人工呼吸とは
前回は呼吸療法の種類について説明しましたね。
酸素療法(HOT)どれを選択する?
今回は人工呼吸について掘り下げていきたいと思います。
人工呼吸器は生命維持装置の一つですが、その難しさゆえに医療者として現場で取り扱う際に苦手意識を持っておられる方も多いのではないでしょうか。
本記事では、人工呼吸器の種類からIPPV・NPPVの使い分けまでをわかりやすく解説します。
人工呼吸器の分類
人工呼吸器は次のように分類されます。
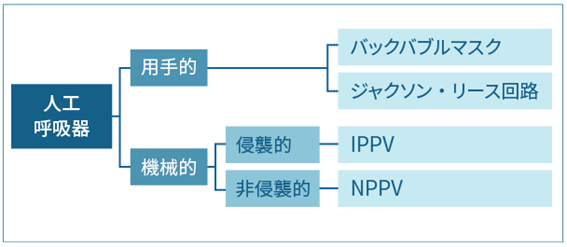
用手的人工呼吸器
バッグバルブマスク(BVM)とジャクソンリース回路にわけられます。
バッグバルブマスク(BVM)
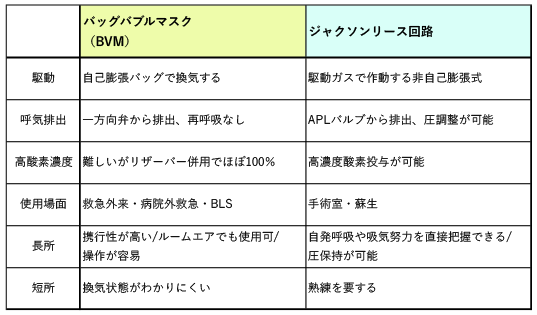
BVMは、自己膨張式のバッグとマスク、一方向弁からなる換気器具です。バッグを手で押すと、ルームエアや酸素を肺に送り、呼気は弁から外へ排出されるため再呼吸は起こりません。酸素ボンベや壁配管につなぐと酸素投与ができ、リザーバーを使えばほぼ100%の酸素を送ることができます。救急の現場で広く使われる、基本的かつ重要な換気手段ですが、呼吸数を直接確認できないことや高濃度酸素が得にくい場合がある点が短所です。
バッグバルブマスク(BVM)について詳しくは「用手的人工呼吸(BVM:バッグマスク換気)」をご参照ください。
ジャクソンリース回路
ジャクソンリース回路は、酸素などの駆動ガスを流すことで作動する非自己膨張式の再呼吸回路です。バッグと肺が直列につながっているため、バッグの膨らみ=肺の換気状態となり、自発呼吸の有無や吸気努力を敏感に感じ取ることができます。呼気は圧力調整窓(APLバルブ: Adjustable Pressure Limiting)から排出され、これを調整することで圧保持と呼気排出の両方が可能です。構造は非常にシンプルながら高濃度酸素投与が可能である一方、操作は手技に大きく依存するため十分な習熟が必要です。
以下が、バッグバルブマスク(BVM)とジャクソンリース回路を比較した表です。
機械式人工呼吸器
機械的に人工呼吸を行う呼吸器で、IPPV(侵襲的陽圧換気)とNPPV(非侵襲的陽圧換気)にわけられます。
IPPVとNPPVの決定的な違いは、患者への侵襲があるかないかです。
IPPV(invasive positive pressure ventilation:侵襲的陽圧換気)
IPPVは、気管内挿管や気管切開などによって人工的に気道を確保し、人工呼吸器から送気を行う方法です。患者の気道に直接チューブを挿入して換気を行う「侵襲的」な方法です。
一般的に気管内挿管は次のような場面で必要になります。
・長時間の換気が必要な場合・移送が必要な場合
・自力で気道の開通性が維持できない場合
・食道と気道を分離する必要がある場合
続いてメリット・デメリットを見ていきましょう。
メリット
・確実に気道確保ができる
・細かい設定ができる
・気道内吸引が容易
・誤嚥の可能性が低い
・呼吸・循環管理がしやすい
デメリット
・気管内チューブ・吸引により苦痛が伴う
・場合によっては鎮静剤が必要
・VAP(人工呼吸器関連肺炎)などの感染のリスクが高まる
・気道・口腔粘膜損傷の可能性がある
・コミュニケーションがとりにくい
・活動に制限がでてしまう
NPPV(non-invasive positive pressure ventilation:非侵襲的陽圧換気)
NPPVは、気管挿管を行わずにマスク(鼻マスク、口鼻マスクなど)を用いて陽圧換気を行う方法です。患者の自然な気道を利用するため「非侵襲的」という特徴があります。
一般的にNPPVの適応としては、気管挿管を必要としないCOPD急性増悪や心原性肺水腫などの急性呼吸不全から、慢性呼吸不全、在宅など幅広く適応があります。
メリット
・気管チューブによる人工呼吸の合併症を回避できる
・鎮静を行う必要性が大幅に減少する
・IPPVよりもコミュニケーションがとりやすい
・条件付きで飲食も可能
デメリット
・マスクの圧迫による皮膚トラブルが起こりやすい
・確実な気道確保ができない
・マスクを使用するためリークが多くなってしまう
・効果的な吸引ができない・誤嚥のリスクがある
人工呼吸器のモード・設定
人工呼吸器設定の流れ
・換気モード決める:患者さんの自発呼吸の有無や強さに応じて、最適なモード(A/C, SIMV, CPAPなど)を選択する。
・換気様式を決める:強制換気を行うモードの場合、従量式(VCV)と従圧式(PCV)のどちらでガスを送るかを選択する。
・各項目設定を決める:選択したモードと様式に基づき、一回換気量や吸気圧、呼吸回数、PEEPなどの詳細な項目を設定する。
換気モード
まずは、換気モードを選択します。
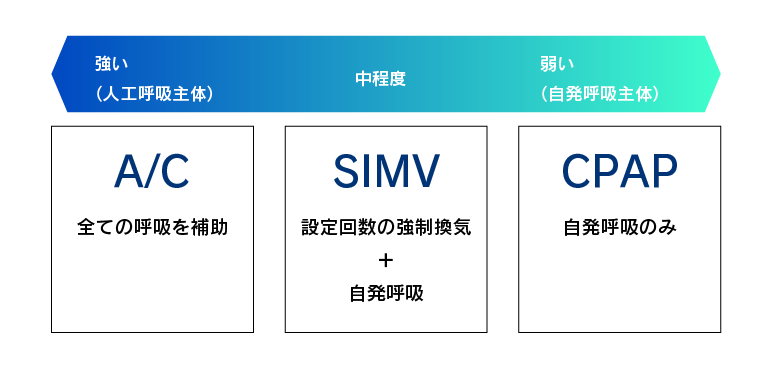
基本的なモード
・A/C
・SIMV
・CPAP
人工呼吸器による補助の度合い
「人工呼吸器のモード」について詳しく知りたい方はこちら▼
まとめ
いかがだったでしょうか。
人工呼吸器の管理は、医師の指示をただ受け身で従うのではなく、ケアの担い手として自ら理解し判断する姿勢が大切です。
知識を深め、明日からのより良い呼吸管理にいかしていきましょう。
参考
1) 国立長寿医療研究センター高齢者総合診療科(編). 高齢者総合診療科ブログ「急変時対応について」. 国立長寿医療研究センター. 2023. https://www.ncgg.go.jp/hospital/overview/organization/kogaku/blog/20231106.html 最終更新日:2025年8月25日
2) 日本呼吸ケア教育研究会(編). Web動画で学ぶ人工呼吸管理. 照林社. 2021.
急性期ケア専門士は急性期ケア・急変対応におけるスペシャリストです。
状態変化の兆候をいち早く察知し、アセスメントから初期対応、医師への報告など急性期におけるケアの実践を行えることを目指す資格です。
また、病院だけでなく地域医療に携わる医療スタッフの方にも、在宅時から基幹病院へ【命のバトンをなめらかに】つなぐために実践できるノウハウを習得できます。
もしもの時の対処に自信がない方や、急変対応をもっと深く学びたい方は、ぜひ受験をご検討ください。









