心電図で心室頻拍(VT)を見るポイントとVT出現時のアルゴリズム
記事執筆:

- 目次
~2026年4月20日まで
2026年5月8日~5月24日
突然、心肺機能が低下、消失する代表的な不整脈が心室頻拍(VT)・心室細動(VF)です。
このうち、この記事では心室頻拍(VT)の特徴・心電図波形、分類、無脈性VTへの対応、アルゴリズムの流れについて解説します。
いざという時に命を守る行動につなげられるよう、理解を深めておきましょう。
心室頻拍(VT)の特徴と心電図波形
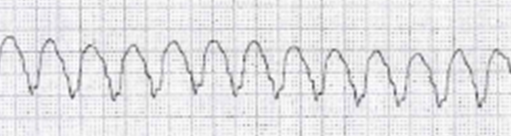
心拍数が120/分以上、通常3拍以上のものを心室頻拍と呼びます。
多くの例で心筋梗塞、心筋症、心臓手術後など基礎疾患を有しており、障害された心筋を起点(focus)として、電気信号が異常なループ(リエントリ)を形成することで心室頻拍が発生します。
を見るポイントとVT出現時のアルゴリズム.png)
ここがポイント!
・QRS派は広く、通常3.5mm(0.14秒)を超える
・100/分以上の反復性の興奮が生じるもの
・通常3拍以上のもの
心室頻拍はさらに、以下のように分類されます。
持続時間により「持続性心室頻拍」と「非持続性心室頻拍」に分類
波形の形により「単一性心室頻拍」と「多形性心室頻拍」に分類
また、心疾患を有してない方が突然、症状を引き起こす場合があり、これを「特発性心室頻拍」と呼びます。
持続時間による分類
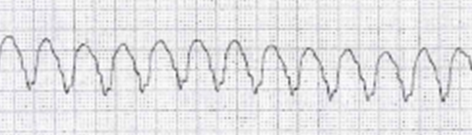
持続性心室頻拍
心室頻拍が30秒以上持続するものを「持続性心室頻拍」と呼びます。
を見るポイントとVT出現時のアルゴリズム.png)
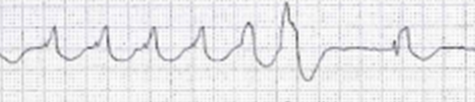
非持続性心室頻拍
30秒以内で自然停止するものを「非持続性心室頻拍」と言います。
を見るポイントとVT出現時のアルゴリズム.png)
心電図波形の形による分類
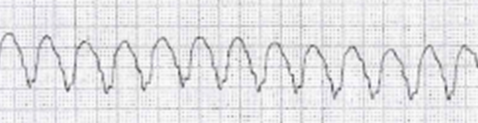
単一性の心室頻拍
QRS波の形がすべてそろっていることから、単一性と呼ばれるVTです。
多形性の心室頻拍
QRS波の形・向き・高さがひとつずつ異なることから、多形性と呼ばれるVTです。
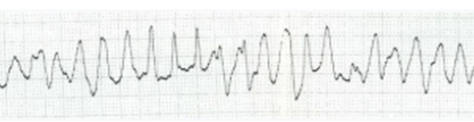
無脈性心室頻拍(pulseless VT)
脈がなく、患者の意識レベルが低下しているVTを無脈性心室頻拍と呼びます。
一般にVTの心拍レートが速ければ速いほど血圧は低下します。
血圧が低下すればするほど患者は危険状態にあると考えられ、また心室細動(VF)に移行する可能性も増えるため、迅速な治療が望まれます。
有脈で意識レベルが保たれている場合にもAEDでの除細動は有効ですが、苦痛を伴うため薬剤での治療が優先されます。有脈の場合、そのまますぐに死に至る可能性は低いです。
主な症状
心室頻拍の持続時間が長くなるにつれ、動機、胸痛、胸部不快感を自覚するようになります。心室頻拍の心拍数が速くなると、血圧が低下するため、めまい、ふらつき、失神が出現します。血圧が極端に低下するとショック状態に陥ります。
ではここから、VT出現時の対応についてフローチャートを用いて確認していきます。
成人のVT出現時のアルゴリズムとフローチャート
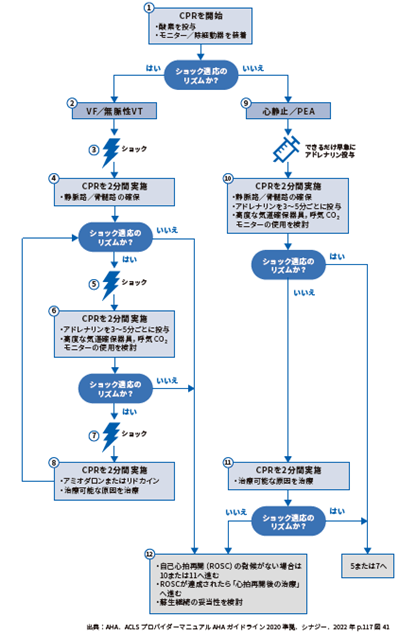
・VF/無脈性 VT 治療パス
① 患者の心停止を認識後すぐにCPRを開始、モニター/除細動器を装着する。
② リズムチェックでVF/pulseless VTを認識。
③ 安全確認し、除細動を実施する。二相性の除細動器の場合、初回エネルギー量は120〜200Jで、製造業者の推奨値とする。不明な場合はエネルギー量を最大値にする。2回目以降のエネルギー量は初回と同等とし、より大きなエネルギー量を考慮してもよい。単相性の除細動器の場合、エネルギー量を360Jとする。
④ ショック後はすぐにCPRを再開する(2分間CPR実施)。その間に静脈路(または骨髄路)の確保を行う。2分経過後にリズムチェックを行う。
⑤ リズムチェックでVF/pulseless VTが持続している場合、2回目の除細動を実施。⑥ ショック後はすぐにCPRを再開する(2分間CPR実施)。アドレナリンを3〜5分ごとに投与。気管挿管などの高度な気道確保器具、呼気CO₂モニターの使用を検討する。2分経過後にリズムチェックを行う。
⑦ リズムチェックで VF/pulseless VT が持続している場合、3回目の除細動を実施。
⑧ ショック後はすぐに CPR を再開する(2分間 CPR 実施)。アミオダロンまたはリドカインの投与。
治療可能な原因を治療。
2分間 CPR 実施後のリズムチェックで VF/pulseless VT が持続している場合は、⑤から続く。
⑫ リズムチェックで除細動適応でない波形の場合、自己心拍再開(ROSC)の徴候がない場合は、PEA/Asystole のアルゴリズムへ移行する。
治療について
急性心室頻拍の治療は症状および持続時間によって異なります。
除細動
意識レベルが低下している無脈性VTには、上記アルゴリズムに則った心肺蘇生、除細動が必要です。
抗不整脈薬
安定した持続性VTや、症状がみられる非持続性VTでは抗不整脈薬が使用されます。
植込み型除細動器(ICD)
心機能が悪く持続性心室頻拍の病歴がある場合には、植込み型除細動器(ICD)が使用されます。しかし、ICDは不整脈出現後の対応しかできないため、不整脈の発生を予防するためには内服治療も継続して行うことが一般的です。
外科治療
日本不整脈外科研究会によると、薬物治療、カテーテル治療(カテーテルアブレーション)、植込み型除細動器(ICD)のいずれも使用できない場合、および頻回に心室頻拍が発生する場合や心筋梗塞などで心臓の収縮が低下している場合では外科治療が検討されるとしています。
まとめ
いかがだったでしょうか。
心室頻拍(VT)は致死的な不整脈の一つであり、特に無脈性VT(pulseless VT)では、意識障害や急激な血圧低下を引き起こすことが多く、ただちに除細動を含む蘇生処置が必要です。いざというときに慌てることがないよう心電図をしっかり学習しておきましょう。
参照
1)日本急性期ケア協会.『改訂2版急性期ケア専門士公式テキスト』
2)AHA. ACLS プロバイダーマニュアル AHA ガイドライン 2020 準拠. シナジー. 2022年 p.117 図41
急性期ケア専門士は急性期ケア・急変対応におけるスペシャリストです。
状態変化の兆候をいち早く察知し、アセスメントから初期対応、医師への報告など急性期におけるケアの実践を行えることを目指す資格です。
また、病院だけでなく地域医療に携わる医療スタッフの方にも、在宅時から基幹病院へ【命のバトンをなめらかに】つなぐために実践できるノウハウを習得できます。
もしもの時の対処に自信がない方や、急変対応をもっと深く学びたい方は、ぜひ受験をご検討ください。









